El Síndrome de Intestino Irritable es una condición multifactorial que requiere abordaje igualmente multifactorial. Mientras que la gastrenterología ha tendido históricamente a enfatizar medicamentos sintomáticos, la evidencia contemporánea sugiere que los mejores resultados provienen de estrategia integral que aborda simultáneamente los múltiples mecanismos subyacentes. Este artículo propone protocolo de manejo integral basado en evidencia.
El fracaso del abordaje monoterapéutico
Datos de resultados clínicos reales:
- Medicamentos antiespasmódicos solos: ~40% mejora sintomática
- Dieta baja FODMAP sola: ~60% mejora
- Probióticos específicos solos: ~60% mejora
- Psicoterapia (TCC) sola: ~55% mejora
- Combinación de 2+ enfoques: ~75-85% mejora
La sinergia es clara: el efecto de combinación supera la suma de partes individuales.
Justificación fisiológica:
- Dieta ↓ substrato de fermentación anómala
- Probióticos restauran microbiota productora de metabolitos beneficiosos
- Psicoterapia modula eje cerebro-intestino
- Ejercicio mejora motilidad y reduce estrés
- Cada intervención actúa sobre diferentes mecanismos fisiopatológicos
Cuando se combinan, se atacan múltiples mecanismos simultáneamente, resultando en efecto superior.
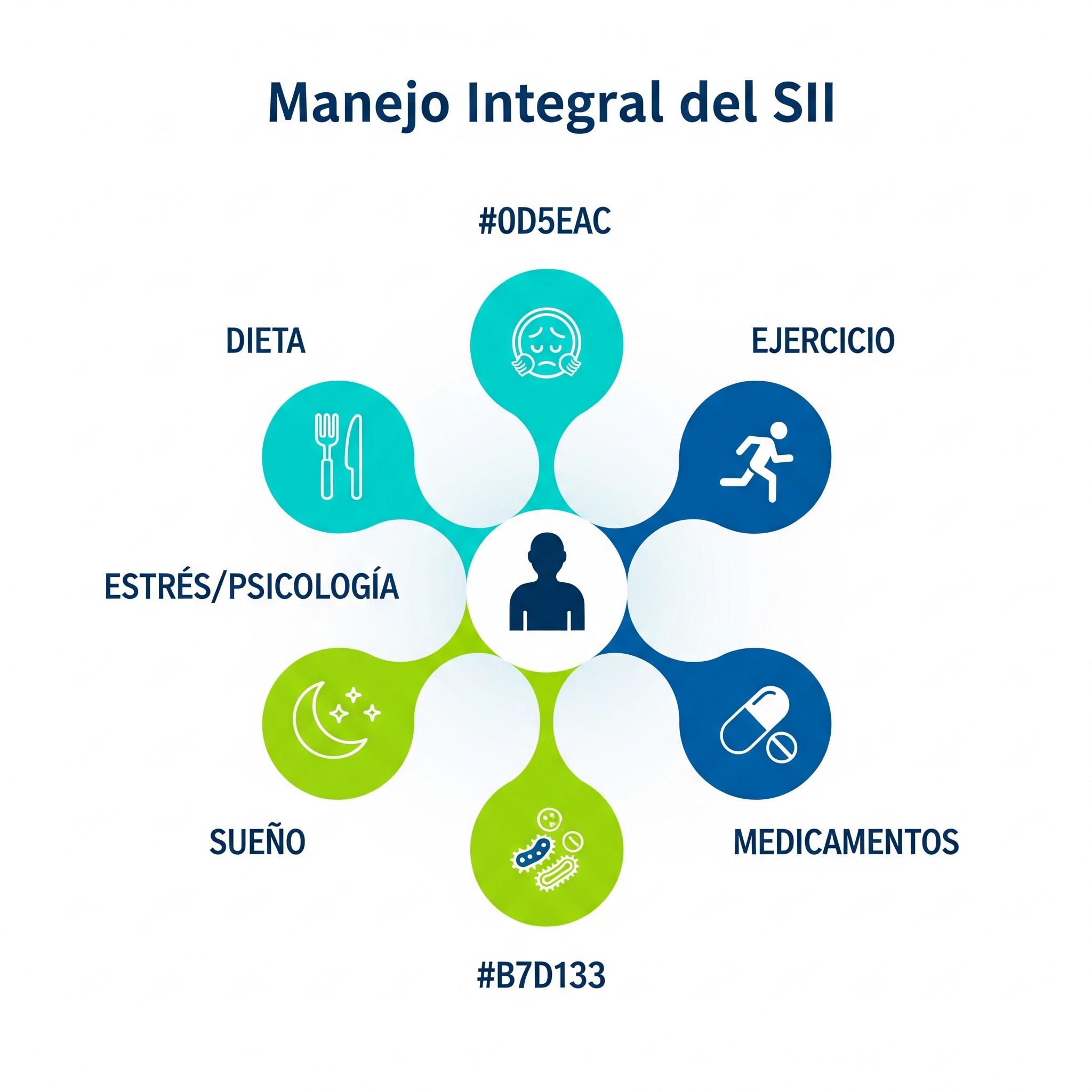
Componente 1: Optimización dietaria
Evaluación inicial:
- Diario de alimentos 1-2 semanas
- Identificación de alimentos desencadenantes individuales
- Evaluación de ingesta de fibra actual
- Nivel de hidratación
Intervenciones dietarias según severidad y subtipo:
Para todos los pacientes con SII:
- Incremento gradual de fibra (máximo 1-2g/día incrementales)
- Aumento de agua (objetivo: 2-2.5L diarios)
- Comidas regulares (evitar ayunos prolongados)
- Porciones moderadas (no grandes comidas)
- Identificación y evitación de alimentos específicos problemáticos
Para SII-E específicamente:
- Mayor énfasis en fibra soluble
- Alimentos fermentables benignos (cebada, avena, plátano)
- Procinéticos dietarios (jengibre, especias)
- Deshidratación es factor clave
Para SII-D específicamente:
- Dieta baja FODMAP como intervención de primer nivel
- Reducción de alimentos pro-motilidad (café, alcohol)
- Porciones pequeñas y frecuentes
- Fibra insoluble limitada (paradójicamente, puede empeorar)
Para SII-M:
- Flexibilidad: dieta adapta a síntomas del momento
- Identificación de patrones (ciertos alimentos desencadenan estado específico)
Implementación práctica:
- Derivación a nutricionista con expertise en SII (si disponible)
- Uso de aplicaciones de rastreo dietario
- Educación sobre lectura de etiquetas
- Apoyo para cambio de comportamiento (no solo información)
Componente 2: Modulación del estrés y manejo psicológico
Evaluación:
- Escala HAD (Hospital Anxiety and Depression) detecta comorbilidad
- 45-50% de pacientes con SII tienen ansiedad clínica concomitante
- Estos pacientes se benefician especialmente de intervención psicológica
Intervenciones psicológicas con evidencia:
Terapia Cognitivo-Conductual (TCC):
- Evidencia: Grado A, recomendación fuerte (ACG, WGO)
- Formato: Individual o grupal, 8-12 sesiones típicamente
- Mecanismo: Identifica y remodela pensamientos/conductas que perpetúan síntomas
- Eficacia: 50-60% mejora sintomática, efectos duraderos >6 meses
Hipnoterapia intestinal (IBS-directed hypnotherapy):
- Evidencia: Grado B-C, recomendación débil
- Formato: 7-12 sesiones, puede ser presencial o audio-grabado
- Mecanismo: Sugestión terapéutica, relajación del eje cerebro-intestino
- Eficacia: 70-80% en algunos estudios, variable
- Mejor para SII-D
Mindfulness y meditación:
- Evidencia: Grado C, pero accesibilidad alta
- Formato: Individual, aplicaciones, grupos
- Mecanismo: Reducción de reactividad emocional a síntomas
- Eficacia: Modesta pero aceptable
Técnicas de relajación:
- Respiración diafragmática
- Relajación muscular progresiva
- Yoga
- Tai Chi
En práctica clínica:
- Derivación a psicólogo con expertise en SII (gold standard)
- Si no disponible, psicoeducación por profesional médico
- Apps de mindfulness como complemento
Componente 3: Ejercicio y movimiento
Beneficios del ejercicio en SII:
- Mejora motilidad intestinal (normaliza contracciones)
- Reduce estrés (↓ cortisol)
- Mejora sueño
- Reduce inflamación sistémica
- Mejora composición corporal (beneficio secundario)
Prescripción de ejercicio:
Modalidad: Ejercicio aeróbico moderado (caminar, nadar, ciclismo)
- Intensidad: 50-70% frecuencia cardíaca máxima
- Duración: 30 minutos
- Frecuencia: 5 días/semana (objetivo)
Inicio: Progresivo
- Semana 1-2: 15 minutos, 3 días/semana
- Semana 3-4: 20 minutos, 4 días/semana
- Semana 5+: 30 minutos, 5 días/semana
Yoga específico para SII:
- Hatha yoga o yoga suave (evitar vinyasa muy intenso)
- Énfasis en posturas que relajan el abdomen
- 20-30 minutos, 3-4 días/semana
- Efecto simultáneo en estrés + motilidad
Timing: Evitar ejercicio intenso <1 hora después de comidas (riesgo de síntomas)
Componente 4: Optimización del sueño
Evaluación:
- Duración actual de sueño
- Calidad subjetiva
- Presencia de insomnio, sueño fragmentado
- Relación entre sueño pobre y síntomas GI
Higiene del sueño (recomendaciones basadas en evidencia):
- Consistencia: misma hora de acostarse/levantarse (incluso fines de semana)
- Duración: objetivo 7-8 horas
- Ambiente: oscuro, frío (15-19°C ideal), silencioso
- Evitar: pantallas 1 hora antes, cafeína post-14h, alcohol
- Actividad pre-sueño: relajación, lectura ligera, meditación
Impacto en SII:
- Sueño pobre → mayor estrés → peores síntomas
- Mejoría de sueño → mejora de síntomas generalmente dentro 2-4 semanas
Componente 5: Probióticos específicos
Basado en análisis anterior (Bifidobacterium longum 35624):
Selección:
- Cepa específica con evidencia en SII (no genéricos)
- Dosis documentada (típicamente 10⁹ UFC)
- Viabilidad confirmada
Duración:
- Mínimo 4 semanas (observación inicial)
- Típicamente 8-12 semanas para máximo beneficio
- Muchos pacientes continúan indefinidamente si beneficio sostenido
Contexto en protocolo integral:
- No es monoterapia (menos eficaz solo)
- Es complemento a dieta + estrés + ejercicio
- Probabilidad de éxito aumenta significativamente cuando se combina
Componente 6: Medicamentos sintomáticos (cuando se indican)
No son base, pero complementan:
- Antiespasmódicos (dicycloverine, hyoscyamine) para dolor
- Laxantes (polietilenglicol) para estreñimiento en SII-E
- Antidiarreicos (loperamida) para diarrea en SII-D (usar con precaución)
- Antidepresivos a baja dosis (amitriptilina) si dolor severo o comorbididad psiquiátrica
Rol en integral approach:
- Tratamiento sintomático transitorio mientras cambios comportamentales hacen efecto
- No reemplazan abordaje integral
- Mejor eventualmente descontinuar una vez síntomas controlados
Protocolo de manejo integral: versión práctica
Mes 1: Establecimiento de base
Semana 1:
- Diagnóstico confirmado (Roma IV)
- Evaluación de comorbilidades (ansiedad, depresión)
- Educación sobre SII (es condición biológica, multifactorial)
- Inicio de diario de síntomas
Semana 2-4:
- Evaluación dietaria inicial
- Recomendaciones dietarias específicas (según subtipo)
- Iniciación de exercicio (caminar 15 min, 3 días/semana)
- Recomendaciones de sueño
- Consideración de probiótico específico (si paciente está dispuesto)
Mes 2-3: Optimización y evaluación
- Seguimiento nutricional (adherencia a dieta)
- Incremento gradual de ejercicio (a 30 min, 5 días/semana)
- Evaluación de respuesta a probiótico (semana 4-8)
- Consideración de referencia a psicología si síntomas persistentes o comorbilidad significativa
Mes 4+: Ajuste fino y continuidad
- Consolidación de cambios sostenibles
- Evaluación de respuesta global (si <50% mejora, reevaluar diagnóstico o adherencia)
- Continuación de interventions efectivas
- Eventualmente: reducción de medicamentos sintomáticos si síntomas controlados
Algoritmo de decisión clínica
DIAGNÓSTICO CONFIRMADO DE SII (Roma IV)
↓
EDUCACIÓN + EVALUACIÓN INICIAL
↓
INICIAR: Dieta optimizada + Ejercicio + Sueño + Manejo estrés
↓
EN 2-4 SEMANAS:
├─ SI RESPUESTA PARCIAL → CONSIDERAR: Probiótico específico
├─ SI RESPUESTA BUENA → CONTINUAR, MONITOREO
└─ SI SIN RESPUESTA → REEVALUAR DIAGNÓSTICO
EN 8-12 SEMANAS:
├─ SI RESPUESTA BUENA (>50%) → CONSOLIDAR, CONTINUAR
├─ SI RESPUESTA PARCIAL → OPTIMIZAR COMPONENTES, CONSIDERAR PSICOLOGÍA
└─ SI SIN RESPUESTA → REFERENCIA GASTROENTEROLOGÍA, INVESTIGACIÓN ADICIONALEquipo multidisciplinario ideal
Para máxima eficacia, paciente beneficia de:
- Médico general/gastroenterólogo: Diagnóstico, coordinación
- Nutricionista: Optimización dietaria
- Psicólogo: Manejo del estrés, TCC
- Kinesiólogo/instructor ejercicio: Programación de actividad
- Paciente: Partner activo en su cuidado (crucial)
En contextos donde equipo completo no disponible, médico actúa como coordinador, educador, y facilitador de conexiones.
Medición de respuesta y ajuste
Parámetros a monitorear:
Síntomas (IBS-SSS):
- Target: Reducción ≥50 puntos (significancia clínica)
- Timeline: Máximo efecto 8-12 semanas
Calidad de vida (IBSQOL):
- Evaluación de impacto funcional
- Target: Mejora significativa correlacionada con satisfacción del paciente
Adherencia:
- Cumplimiento de dieta: Evaluar con diario
- Ejercicio: Frecuencia reportada
- Probiótico: Toma consistente
- Sueño: Duración reportada
Tolerabilidad:
- Efectos adversos
- Sostenibilidad de cambios
Cuando NO funciona el abordaje integral
Ocasionalmente, a pesar de manejo óptimo:
- <20% de pacientes muestran respuesta mínima
- Causas: Diagnóstico erróneo, SIBO concomitante, EII leve no diagnosticada, comorbilidad psiquiátrica severa no manejada
Próximos pasos:
- Reevaluación diagnóstica (colonoscopía si no hecha)
- Test de SIBO si SII-D de difícil control
- Evaluación psiquiátrica más profunda
- Referencia a centro especializado de SII
Conclusiones
El manejo integral del SII representa paradigma shift de «tratar síntomas» a «tratar mecanismos subyacentes»:
- Dieta normaliza fermentación y reduce inflamación
- Ejercicio normaliza motilidad e reduce estrés
- Sueño optimizado reduce estrés sistémico
- Manejo psicológico modula eje cerebro-intestino
- Probióticos específicos restauran eubiosis y función intestinal
La combinación es sinérgica, superior a cada componente individual.
Para clínicos: invertir tiempo en educación y coordinación de manejo integral resulta en satisfacción de paciente superior, uso más bajo de medicamentos, y remisión sintomática sostenida.
Links internos sugeridos: